Czerniak jest niestety coraz częściej występującym nowotworem złośliwym skóry, o którym – na szczęście – mówi się w przestrzeni publicznej coraz więcej. Czym charakteryzuje się czerniak i jakie mogą być jego objawy? Czy możemy zrobić coś, by zmniejszyć ryzyko zachorowania na czerniaka?
Spis treści:
- Czym jest czerniak?
- Przyczyny czerniaka
- Czerniak – rodzaje
- Jak rozpoznać czerniaka – objawy
- Czerniak – rokowania
- Czerniak – leczenie
- Czerniak – warto wiedzieć
Czym jest czerniak?
Czerniak to nowotwór złośliwy, który wywodzi się z melanocytów, czyli z komórek znajdujących się w naskórku (a dokładnie w jego warstwie podstawnej, czyli tej położonej w naskórku najgłębiej). Melanocyty produkują melaninę – to nasz naturalny barwnik, odpowiadający za zabarwienie skóry i włosów. Jest ich mniej, niż keratynocytów, które dominują w naskórku. Uznaje się, że na jeden melanocyt przypadka nawet około 10 keratynocytów.
Niestety, w ostatnich latach obserwuje się wzrost częstości występowania tego nowotworu złośliwego skóry. Średnia roczna zachorowalność na czerniaka to około 10-60 przypadków na 100 tysięcy osób. Średni wiek zachorowania na czerniaka to 50 lat, jednak należy mieć świadomość, że jest on coraz częściej diagnozowany u młodych osób.
Sprawdź oferty: Dermokosmetyki dla kobiet
Czy rak skóry i czerniak są tym samym?
Rak skóry i czerniak nie są tożsamymi sformułowaniami. Raki skóry wywodzą się z innego typu komórek – a mianowicie z komórek nabłonkowych. Do raków skóry należy na przykład rak podstawnokomórkowy, czy rak kolczystokomórkowy, wywodzący się z komórek warstwy kolczystej naskórka (jest to warstwa znajdująca się ponad najgłębszą warstwą naskórka, czyli warstwą podstawną – inaczej rozrodczą). Z kolei omawiany w tym artykule czerniak wywodzi się z melanocytów, czyli komórek barwnikowych, a nie z nabłonkowych, dlatego czerniak i rak skóry nie są synonimami. Zarówno czerniak, jak i rak kolczystokomórkowy są nowotworami złośliwymi, jednak określenie rak nie będzie dotyczyć czerniaka.
Przyczyny czerniaka
Istnieją pewne czynniki, które istotnie sprzyjają zachorowaniu na czerniaka. Należy tutaj wymienić:
-
narażenie na promieniowanie ultrafioletowe (UV, czyli słoneczne) – zarówno naturalne, jak i sztuczne (korzystanie z solarium),
-
oparzenia słoneczne – szczególnie jeśli doszło do nich w dzieciństwie,
-
dodatni wywiad rodzinny w kierunku czerniaka – występowanie tego nowotworu u krewnych,
-
obecność na skórze licznych znamion barwnikowych (powyżej 100),
-
liczne plamy soczewicowate – są to zmiany pojawiające się na skutek przewlekłego narażenia na promieniowanie UV,
-
obecność znamion wrodzonych o dużym rozmiarze,
-
jasna karnacja, jasne włosy – czyli fototyp I lub II,
-
przewlekła fototerapia (fototerapia, czyli leczenie z wykorzystaniem promieniowania UVA, czy UVB stosuje się w terapii wielu schorzeń dermatologicznym, w tym np. łuszczycy),
-
stany obniżenia odporności – na przykład po przeszczepie narządów, kiedy to pacjent przyjmuje leki hamujące odpowiedź immunologiczną organizmu.
Czerniak – rodzaje
W dermatologii wyróżniamy pewne typy czerniaka. Należy do nich:
-
czerniak szerzący się powierzchownie – najczęstsza odmiana czerniaka, stanowi około 70% wszystkich przypadków tego nowotworu złośliwego,
-
czerniak guzkowy – stanowi około 15-30% przypadków,
-
czerniak wywodzący się z plamy soczewicowatej – stanowi do 15% przypadków czerniaka; pojawia się w obrębie skóry przewlekle eksponowanej na promieniowanie UV,
-
czerniak akralny – taki czerniak lokalizuje się na powierzchni dłoniowej rąk, na podeszwach, ale także w obrębie paznokci; wywodzi się z melanocytów macierzy paznokcia (czerniak podpaznokciowy),
-
czerniak desmoplastyczny – rzadki typ czerniaka, objawiający się jako blaszka lub też guzek z towarzyszącym włóknieniem,
-
czerniak bezbarwnikowy (czerniak amelanotyczny/hipomelanotyczny) – rzadki typ czerniaka, który niestety jest często trudny do zdiagnozowania, ze względu na swój nietypowy obraz – nie posiada w sobie elementów barwnikowych lub posiada ich mało, manifestuje się typowo jako różowo-czerwona blaszka lub guzek.
Jak rozpoznać czerniaka – objawy
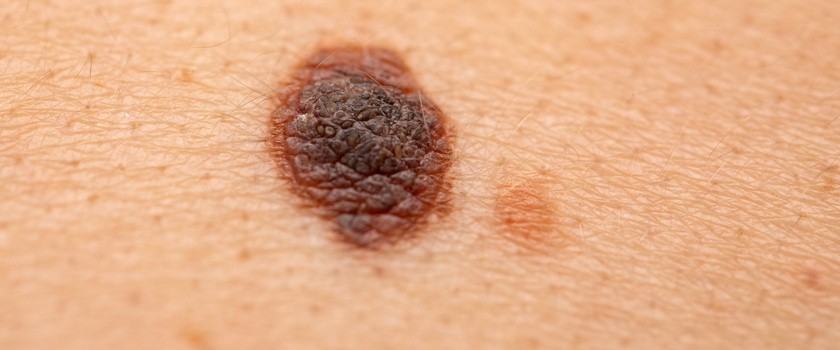
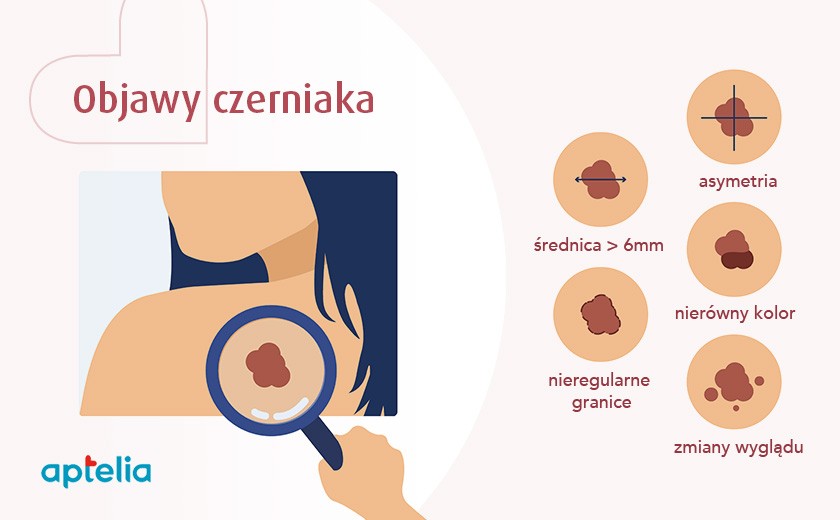
Jak wygląda czerniak skóry? Najczęstsza postać czerniaka – czyli czerniak szerzący się powierzchownie – manifestuje się jako plama o niejednorodnym kolorze, która typowo ma nierówne brzegi. Taka zmiana dość istotnie zwiększa swoje rozmiary nie tylko horyzontalnie, ale także rośnie na grubość – to znaczy, że pojawia się w jego wyglądzie element guzkowy. Cechy złośliwości nie są zawsze widoczne w ocenie gołym okiem, lekarz musi bowiem użyć dermatoskopu, który pozwala na ocenę zmiany w powiększeniu.
Czerniak guzkowy od początku jest zmianą wystającą ponad poziom skóry, Niepokojącym objawem, który może wskazywać na złośliwość guzka jest pojawienie się w jego obrębie owrzodzenia (czyli mówiąc potocznie ranki), ale także krwawienie, jego pieczenie, czy bolesność. W tym przypadku mniej widoczna jest asymetria i nieregularność brzegu, niż w przypadku czerniaka szerzącego się powierzchownie.
W odniesieniu do czerniaka aparatu paznokciowego (potocznie czerniak paznokcia), możemy obserwować takie objawy kliniczne, jak:
-
obecność podłużnego, barwnikowego pasma w obrębie płytki paznokciowej (w dermatologii zmianę taką nazywamy melanonychią), przy czym im szersze jest to pasmo, tym większe ryzyko złośliwości,
-
obecność objawu Hutchinsona – czyli ciemnego zabarwienia w obrębie wału paznokciowego, a więc skóry otaczającej płytkę paznokciową,
-
lokalizacja: czerniak związany z aparatem paznokciowym najczęściej lokalizuje się w obrębie palucha, następnie w obrębie paznokci kciuka, rzadziej zajęty jest palec wskazujący ręki.
Niestety, zdarza się, że w obrębie paznokcia może wystąpić typ bezbarwnikowy, który jest trudniejszy do zdiagnozowania. Może on stanowić nawet jedną trzecią wszystkich przypadków czerniaka związanego z aparatem paznokciowym.
Objawy czerniaka
Gdzie najczęściej występuje czerniak?
Czerniak szerzący się powierzchownie, a więc najczęstszy rodzaj tego nowotworu złośliwego, lokalizuje się bardzo często w obrębie skóry pleców (u mężczyzn), zaś u kobiet na skórze kończyn dolnych. Z kolei czerniak guzkowy lokalizuje się typowo na skórze tułowia, głowy i szyi. Czerniak wywodzący się z plamy soczewicowatej lokalizuje się najczęściej tam, gdzie skóra narażona jest na promieniowanie ultrafioletowe – a więc na twarzy, kończynach, tułowiu.
Należy mieć jednak świadomość, że czerniak może zlokalizować się w każdym miejscu na skórze, również na błonach śluzowych, a także w obrębie gałki ocznej (czerniak gałki ocznej). Co szczególnie ważne, w większości przypadków pojawia się na skórze niezmienionej, czyli tam gdzie wcześniej nie było zmiany barwnikowej, czyli tzw. pieprzyka. Czerniak błon śluzowych (na przykład czerniak na wardze sromowej, czy czerniak w obrębie jamy ustnej) jest jednak rzadszym typem, aniżeli czerniak skóry.
Czy czerniak boli przy dotyku?
W większości przypadków zmiana na skórze nie boli, jednak zdarza się, że w przypadku pojawienia się owrzodzenia na powierzchni guzka, będącego czerniakiem, pacjent może zgłaszać bolesność. Ponadto, czasami zmianom skórnym, które okazały się być czerniakiem, towarzyszą niespecyficzne symptomy, takie jak swędzenie, czy pieczenie. Takie objawy mogą sugerować, że zmiana na skórze pacjenta może być zmianą złośliwą.
Czerniak, a pieprzyk. Jak odróżnić czerniaka od pieprzyka?
Odróżnienie zmiany barwnikowej od czerniaka wymaga wnikliwej oceny dermatologicznej. W tym przypadku wykorzystuje się dermatoskopię, która pozwala na ocenę zmiany w powiększeniu. Ocena dermatoskopowa pozwala na wychwycenie cech czerniaka – między innymi wielokolorowości, atypowej siatki barwnikowej, czy nieregularnych kropli i globul. Jeżeli lekarz ma wątpliwości co do tego, czy zmiana jest łagodna z pewnością zdecyduje o skierowaniu pacjenta na wycięcie takiej zmiany – co pozwoli na postawienie ostatecznej diagnozy (wycięta zmiana kierowana jest do badania histopatologicznego).
Brodawka łojotokowa a czerniak – czy można je ze sobą pomylić?
Brodawka łojotokowa to zmiana łagodna, która często i licznie pojawia się u osób starszych. Są to typowo zmiany wyniosłe ponad poziom skóry, barwy beżowej lub jasnobrązowej, które na powierzchni są nierówne, brodawkowate. Czerniak i brodawka łojotokowa różnią się dość istotnie swoim obrazem dermatoskopowym, jednak w wątpliwych przypadkach lekarz może zdecydować o konieczności usunięcia zmiany, co da ostateczną odpowiedź.
Czerniak – rokowania
Rokowanie co do choroby zależy przede wszystkim od czasu rozpoznania i wdrożenia odpowiedniego leczenia.
Jak szybko rozwija się czerniak?
Czerniak charakteryzuje się typowo dynamicznym rozwojem. Dlatego bardzo ważna jest wczesna diagnoza i szybkie podjęcie leczenia. Rokowanie zależy od stopnia zaawansowania nowotworu. Poniżej przedstawiono szacunkowy odsetek 5-letnich przeżyć według stopnia zaawansowania choroby:
-
stopień I – 95%,
-
II – 75%,
-
III – 60%,
-
IV – 20%.
Czerniak – leczenie
Pierwszym etapem leczenia czerniaka jest jego chirurgiczne usunięcie z odpowiednim marginesem. Ocena histopatologiczna usuniętej zmiany pozwala też na ocenę stopnia zaawansowania choroby. Pacjenci często zastanawiają się, czy czerniak jest uleczalny. Jeżeli w odpowiednim czasie wdroży się skuteczną terapię – jest to choroba w pełni uleczalna.
Przeczytaj: Melanina, jakie pełni funkcje w skórze?
Wycięcie czerniaka – i co dalej?
W zależności od zaawansowania konieczne może być pobranie i ocena węzła wartowniczego – jest to taki węzeł, do którego spływa chłonka od strony zmiany i tym samym pierwsze miejsce przerzutowania czerniaka. U chorych z przerzutami konieczne jest oznaczenie mutacji BRAF – jej obecność pozwala na zastosowanie nowoczesnego leczenia z wykorzystaniem inhibitorów BRAF lub inhibitorów MEK (są to leki przeciwnowotworowe).
W przypadku nieoperacyjnych przypadków czerniaka i nieoperacyjnych przerzutów zastosowanie znajduje także radioterapia. Pacjenci po leczeniu czerniaka wymagają nadal regularnej oceny dermatologicznej.
Często pacjenci zastanawiają się także, czy można się spodziewać, że zostanie blizna po czerniaku. Jest taka możliwość, ponieważ często wymagane jest docięcie w obszarze zmiany po jej właściwym wycięciu. Takie docięcie pozwala na stwierdzenie doszczętności zabiegu. Marginesy, z jakimi wykonuje się tzw. docięcie blizny zależy od głębokości, na jakiej znajdowały się komórki nowotworowe. Odpowiednie postępowanie chirurgiczne pozwala jednak na zniwelowanie następstw estetycznych zabiegu.
Czerniak – warto wiedzieć
Na koniec artykułu kilka ciekawych informacji na temat czerniaka. Czy możemy zapobiegać pojawieniu się czerniaka? Zdecydowanie tak! Więcej informacji zamieszczamy poniżej.
Na czym polega profilaktyka czerniaka?
Co robić, aby zmniejszyć ryzyko zachorowania na czerniaka? Warto wprowadzić do swojego życia poniższe zasady:
-
chronić się przed promieniowaniem UV, stosując kremy z filtrem UV (najlepiej SPF 50); należy też pamiętać o nakryciu głowy,
-
w porze letniej unikać przebywania na słońcu w godzinach 10-15 (największe nasłonecznienie),
-
chronić dzieci przed oparzeniami słonecznymi i pamiętać o filtrach UV również u nich,
-
unikać korzystania z solariów (sztucznych źródeł promieniowania UV).
Sprawdź oferty: Kosmetyki ochronne do opalania
Czy czerniak jest dziedziczny?
Możliwe jest dziedziczne występowanie czerniaka – w tym przypadku występuje dziedziczenie pewnej mutacji genetycznej, prowadzącej do rozwoju tego nowotworu złośliwego (dokładnie chodzi o mutację genu CDKN2A). W większości przypadków do mutacji genetycznych, odpowiedzialnych za pojawienie się czerniaka, odpowiadają jednak czynniki zewnętrzne – przede wszystkim ekspozycja na promieniowanie UV.
Podsumowując, czerniak to nowotwór złośliwy skóry, który może dawać przerzuty i może prowadzić do zgonu pacjenta. Jednak wczesna diagnoza pozwala na trwałe wyleczenie, dlatego warto regularnie, przynajmniej raz w roku kontrolować swoje znamiona u lekarza dermatologa.