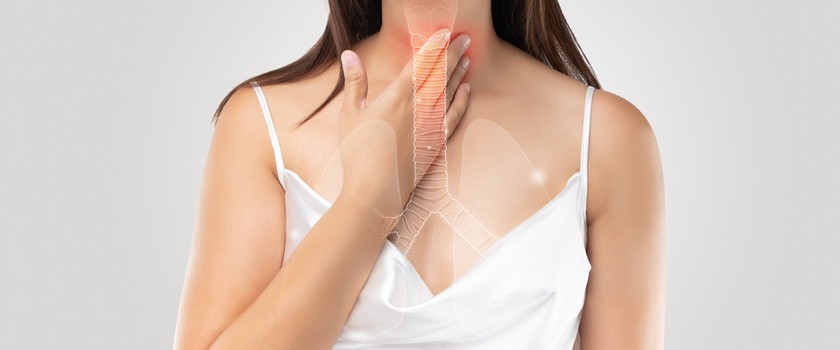
Etiologia zgagi ma charakter wieloczynnikowy i może wynikać z różnorodnych uwarunkowań zarówno fizjologicznych, jak i patologicznych. Fundamentalne znaczenie w patogenezie tej dolegliwości przypisuje się osłabieniu bariery przełykowo-żołądkowej, którą tworzy wspomniany wcześniej dolny zwieracz przełyku. Ta naturalna ochrona organizmu może ulegać dysfunkcji z wielu przyczyn, co otwiera drogę do rozwoju objawów refluksowych.
Istotnym czynnikiem predysponującym do występowania zgagi są nieprawidłowe nawyki żywieniowe. Konsumpcja obfitych, wysokotłuszczowych posiłków, zwłaszcza w godzinach wieczornych, bezpośrednio przed odpoczynkiem nocnym, stanowi znaczący czynnik prowokujący. Podobne działanie wykazuje nadmierne spożycie napojów zawierających kofeinę, alkohol, czekoladę czy produktów o wysokiej zawartości ostrych przypraw. Substancje te, poprzez swoje właściwości farmakologiczne, mogą powodować czasowe rozluźnienie dolnego zwieracza przełyku, ułatwiając tym samym zarzucanie treści żołądkowej.
Otyłość i nadwaga stanowią kolejne istotne czynniki ryzyka rozwoju zgagi. Zwiększona masa ciała prowadzi do podwyższenia ciśnienia wewnątrz jamy brzusznej, co mechanicznie sprzyja wypychaniu zawartości żołądka w kierunku przełyku. Analogiczną sytuację obserwujemy w okresie ciąży, gdy powiększająca się macica stopniowo wywiera coraz większy nacisk na struktury anatomiczne jamy brzusznej, w tym na żołądek, zwiększając prawdopodobieństwo wystąpienia refluksu.
Należy podkreślić, że istnieją schorzenia systemowe, które mogą predysponować do częstszego występowania zgagi. Wśród nich wymienia się:
- cukrzycę, która poprzez neuropatię autonomiczną może powodować spowolnienie motoryki przewodu pokarmowego i opóźnione opróżnianie żołądka,
- niedoczynność tarczycy, która poprzez swój wpływ na metabolizm i funkcjonowanie mięśni gładkich, może pośrednio przyczyniać się do rozwoju objawów refluksowych,
- twardzinę układową, która zaburza prawidłowe funkcjonowanie mięśniówki przewodu pokarmowego, w tym również zwieracza przełyku.
W kontekście anatomicznym, przepuklina rozworu przełykowego przepony stanowi istotny czynnik sprzyjający występowaniu zgagi. Stan ten polega na przemieszczeniu części żołądka do klatki piersiowej przez rozwór przełykowy przepony, co zaburza fizjologiczne relacje anatomiczne między strukturami przewodu pokarmowego, prowadząc do niewydolności mechanizmów antyrefluksowych.
Na uwagę zasługuje także wpływ farmakoterapii na występowanie zgagi. Długotrwałe stosowanie niektórych grup leków, takich jak niesteroidowe leki przeciwzapalne, niektóre leki przeciwnadciśnieniowe (szczególnie blokery kanału wapniowego), preparaty zawierające żelazo czy leki o działaniu antycholinergicznym, może osłabiać funkcję dolnego zwieracza przełyku i nasilać objawy refluksu. Działanie to należy brać pod uwagę szczególnie u pacjentów z przewlekłymi schorzeniami, wymagającymi długoterminowej farmakoterapii.
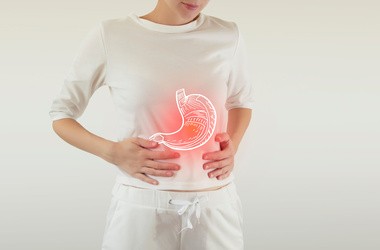
Symptomatologia zgagi charakteryzuje się pewną specyficznością, choć może wykazywać znaczną zmienność w zakresie intensywności i manifestacji klinicznej u poszczególnych pacjentów. Dominującym i najbardziej charakterystycznym objawem jest uczucie pieczenia i palenia umiejscowione za mostkiem, w dolnej części klatki piersiowej. Dyskomfort ten często promieniuje ku górze, wzdłuż przełyku, osiągając w niektórych przypadkach okolice gardła i krtani.
U znacznej części pacjentów występuje również nieprzyjemne uczucie cofania się treści pokarmowej z żołądka do przełyku, a niekiedy nawet do jamy ustnej, określane medycznie jako regurgitacja. Zjawisku temu nieodłącznie towarzyszy specyficzny, kwaśny posmak w ustach, będący bezpośrednim następstwem obecności soku żołądkowego zawierającego kwas solny. Niektórzy pacjenci zgłaszają także towarzyszące uczucie pełności i rozdęcia w nadbrzuszu, co dodatkowo potęguje dyskomfort.
Charakterystyczną cechą zgagi jest nasilanie się dolegliwości w określonych okolicznościach i sytuacjach. Objawy często intensyfikują się po spożyciu obfitych, tłustych posiłków, w pozycji leżącej (zwłaszcza przy położeniu się bezpośrednio po posiłku), oraz podczas schylania się czy wykonywania czynności zwiększających ciśnienie wewnątrzbrzuszne. Również aktywność fizyczna, szczególnie związana ze zwiększeniem ciśnienia w jamie brzusznej (np. podnoszenie ciężarów, napinanie mięśni brzucha), może prowokować lub nasilać epizody refluksowe.
Warto podkreślić, że manifestacja kliniczna zgagi może przybierać również postać atypową, gdzie typowe pieczenie za mostkiem nie stanowi dominującego objawu. U części pacjentów w obrazie klinicznym dominuje przewlekły, nieproduktywny kaszel, chroniczna chrypka, uporczywe uczucie przeszkody w gardle (określane jako globus pharyngeus), nawracające zapalenia krtani czy nawet dolegliwości sugerujące astmę oskrzelową. Te pozaprzełykowe manifestacje refluksu stanowią szczególne wyzwanie diagnostyczne, gdyż ich związek z zarzucaniem treści żołądkowej może nie być oczywisty, co przyczynia się do opóźnienia właściwej diagnozy i wdrożenia adekwatnego leczenia.
Należy zaznaczyć, że przewlekła, nieleczona zgaga może prowadzić do poważniejszych konsekwencji zdrowotnych. Długotrwała ekspozycja błony śluzowej przełyku na działanie kwasu żołądkowego może skutkować rozwojem zapalenia przełyku, powstawaniem nadżerek i owrzodzeń, a w przypadkach zaawansowanych – zwężeniem światła przełyku. W rzadkich, ale istotnych klinicznie przypadkach, może dojść do rozwoju przełyku Barretta, stanowiącego stan przedrakowy i zwiększającego ryzyko rozwoju gruczolakoraka przełyku.
W przypadku epizodycznego występowania zgagi, przed sięgnięciem po preparaty farmaceutyczne, warto rozważyć zastosowanie naturalnych metod łagodzenia dolegliwości. Należy jednak wyraźnie podkreślić, że w sytuacji przewlekłego utrzymywania się objawów, niezbędna staje się konsultacja z lekarzem, ponieważ domowe sposoby powinny stanowić uzupełnienie profesjonalnej terapii, a nie jej alternatywę.
Woda i produkty fermentowane
Jednym z najprostszych i najłatwiej dostępnych sposobów na złagodzenie objawów zgagi jest wypicie szklanki czystej, niegazowanej wody. Takie postępowanie pomaga rozcieńczyć i spłukać kwas żołądkowy, który przedostał się do przełyku, przynosząc niemal natychmiastową ulgę. Niektórzy pacjenci odczuwają wyraźną poprawę po spożyciu niewielkiej ilości mleka, które dzięki obecności białka może przejściowo neutralizować kwasowość środowiska w przełyku. Podobne działanie wykazują produkty fermentowane, takie jak maślanka czy kefir naturalny, które dodatkowo dostarczają probiotyków korzystnie wpływających na funkcjonowanie przewodu pokarmowego.
Imbir
Imbir stanowi wyjątkowo skuteczne naturalne remedium na zgagę. Można stosować go w formie świeżego korzenia (żując mały plasterek przez kilka minut) lub w postaci naparu. Substancje bioaktywne zawarte w imbirze nie tylko łagodzą uczucie pieczenia, ale również stymulują perystaltykę przewodu pokarmowego, zapobiegając zaleganiu treści pokarmowej w żołądku i zmniejszając prawdopodobieństwo refluksu.
Migdały i siemię lniane
Interesującą alternatywę w łagodzeniu objawów zgagi stanowią migdały, szczególnie w wersji niesolonej i delikatnie prażonej. Zawierają one enzymy wspomagające proces trawienia, a jednocześnie pomagają neutralizować nadmiar kwasu żołądkowego. Analogiczne właściwości wykazuje siemię lniane, które dodatkowo tworzy ochronną warstwę na śluzówce przewodu pokarmowego, chroniąc ją przed drażniącym działaniem soku żołądkowego.
Zioła
Na szczególną uwagę zasługuje potencjał terapeutyczny ziół w łagodzeniu dolegliwości refluksowych. Rumianek, prawoślaz lekarski, rdest wielokwiatowy czy kardamon malabarski wykazują działanie przeciwzapalne i ochronne na śluzówkę przewodu pokarmowego. Zioła te można stosować w formie naparów, spożywanych między posiłkami. Należy jednak zauważyć, że mięta, choć powszechnie stosowana w dolegliwościach trawiennych, u niektórych osób może paradoksalnie nasilać objawy zgagi poprzez rozluźnianie dolnego zwieracza przełyku.
Cynamon i koper włoski
Cynamon, obok walorów smakowych, wykazuje również działanie regulujące procesy trawienne. Delikatne przyprawianie potraw cynamonem może przynieść ulgę osobom cierpiącym na zgagę. Podobnie koper włoski, stosowany w formie naparu, wykazuje właściwości łagodzące dolegliwości ze strony przewodu pokarmowego, w tym również zgagę.
Odpowiednie odżywianie odgrywa fundamentalną rolę zarówno w profilaktyce, jak i w terapii zgagi. Modyfikacja nawyków żywieniowych i wprowadzenie diety przeciwrefluksowej może w znaczącym stopniu zredukować częstotliwość i intensywność epizodów zgagi, a w niektórych przypadkach nawet całkowicie wyeliminować dolegliwości.
Podstawowym zaleceniem dietetycznym dla osób cierpiących na zgagę jest spożywanie mniejszych objętościowo posiłków, ale zwiększenie ich częstotliwości w ciągu dnia (optymalnie 5-6 posiłków). Taka strategia zapobiega nadmiernemu wypełnianiu żołądka jednorazowo, co zmniejsza prawdopodobieństwo zarzucania treści pokarmowej do przełyku. Istotne jest również spożywanie posiłków w spokojnej atmosferze, powoli, z dokładnym przeżuwaniem każdego kęsa, co ułatwia wstępne trawienie w jamie ustnej i zmniejsza obciążenie żołądka.
W diecie przeciwrefluksowej powinny dominować produkty lekkostrawne, niepowodujące nadmiernej stymulacji wydzielania soku żołądkowego. Zaleca się włączenie do codziennego jadłospisu:
- pieczywa jasnego lub typu graham,
- drobnych kasz (szczególnie jęczmiennej),
- makaronów,
- ryżu o niskiej zawartości skrobi opornej, jak na przykład ryż basmati.
Produkty te stanowią dobry fundament zbilansowanej diety dla osób z tendencją do zgagi.
Warzywa najkorzystniej spożywać w formie gotowanej lub pieczonej, co zwiększa ich strawność i zmniejsza ryzyko podrażnienia przewodu pokarmowego. Dobrze tolerowane są przeważnie:
- marchew,
- pietruszka,
- seler,
- fasolka szparagowa,
- dynia,
- cukinia,
- zielona sałata.
Z kolei owoce zaleca się wybierać spośród tych o niskiej kwasowości, najlepiej w postaci gotowanej lub pieczonej – idealne w tym kontekście będą dojrzałe banany i jabłka pozbawione skórki.
Osoby zmagające się z zgagą powinny preferować chude źródła białka:
- drób (szczególnie pierś kurczaka lub indyka bez skóry),
- cielęcinę,
- ryby o niskiej zawartości tłuszczu,
przygotowywane metodami kulinarnymi oszczędzającymi dodatek tłuszczu, takimi jak: gotowanie, duszenie czy pieczenie w folii lub rękawie.
Dobrą tolerancją cieszą się również jajka, szczególnie gotowane na miękko lub przyrządzone w formie delikatnej jajecznicy bez dodatku tłuszczu i ciężkostrawnych składników.
Nabiał w diecie przeciwrefluksowej powinien charakteryzować się niską zawartością tłuszczu: mleko o zredukowanej zawartości tłuszczu, jogurty naturalne, chudy twaróg, serki wiejskie i homogenizowane. Kefir i maślanka, oprócz dostarczania wartościowych składników odżywczych i probiotyków, mogą dodatkowo łagodzić objawy zgagi dzięki zdolności do neutralizacji kwasu.
Z napojów zdecydowanie preferowana jest:
- woda niegazowana,
- słabe herbaty ziołowe (z wyjątkiem mięty u osób, u których nasila ona objawy),
- kawa zbożowa.
Akceptowalne są również rozcieńczone soki owocowe, szczególnie te o niskiej kwasowości, jak sok z gruszek czy jabłek.
Przykładowy dzienny jadłospis dla osoby cierpiącej na zgagę
- Śniadanie – delikatna jajecznica przygotowana na odrobinie oliwy z dodatkiem natki pietruszki, pieczywo graham cienko posmarowane masłem.
- Drugie śniadanie – ryż z pieczonym jabłkiem z odrobiną cynamonu i słabą herbatę ziołową.
- Lunch – lekka zupa ziemniaczana wzbogacona warzywami korzeniowymi.
- Obiad – delikatna potrawka z indyka duszona z marchewką i ziemniakami, z dodatkiem koperku, subtelnie zabielona niewielką ilością śmietanki o niskiej zawartości tłuszczu.
- Kolacja natomiast mogłaby obejmować pierogi z chudym twarogiem o łagodnym smaku.
W sytuacji, gdy modyfikacja diety i naturalne metody okazują się niewystarczające w kontrolowaniu objawów zgagi, zasadne staje się rozważenie zastosowania dostępnych bez recepty preparatów farmaceutycznych. Współczesny rynek farmaceutyczny oferuje szeroką gamę środków o zróżnicowanych mechanizmach działania, pozwalających na dobór optymalnego rozwiązania w zależności od indywidualnych potrzeb pacjenta.
Podstawową grupę preparatów stanowią leki zobojętniające kwas solny, określane w terminologii medycznej jako antacida. Zawierają one związki o charakterze zasadowym, takie jak wodorowęglan sodu, wodorotlenek magnezu, węglan wapnia czy fosforan glinu, które wchodzą w reakcję chemiczną z kwasem solnym, neutralizując go. Preparaty te charakteryzuje szybki początek działania, co czyni je idealnymi do stosowania doraźnego w momencie pojawienia się objawów zgagi. Należy jednak pamiętać, że ich efekt jest stosunkowo krótkotrwały, a nadużywanie, szczególnie środków zawierających wodorowęglan sodu, może prowadzić do zaburzeń elektrolitowych.
Kolejną istotną kategorią są preparaty tworzące barierę ochronną na powierzchni błony śluzowej przełyku i żołądka. Zawierają one substancje zdolne do tworzenia ochronnego filmu na powierzchni śluzówki, zabezpieczającego ją przed drażniącym działaniem kwasu. Do tej grupy należą produkty zawierające alginiany (pozyskiwane z alg morskich), które w kontakcie z kwasem żołądkowym tworzą lepką, żelową barierę mechanicznie zapobiegającą refluksowi. Preparaty te wykazują dłuższy czas działania w porównaniu do klasycznych antacidów.
Na rynku farmaceutycznym dostępne są również inhibitory pompy protonowej (IPP) w dawkach dostępnych bez recepty. Są to substancje hamujące wydzielanie kwasu solnego przez komórki okładzinowe żołądka poprzez blokowanie enzymu odpowiedzialnego za końcowy etap sekrecji kwasu. Preparaty te, choć bardzo skuteczne, powinny być stosowane pod kontrolą lekarza, szczególnie w przypadku terapii długoterminowej, ze względu na możliwe interakcje z innymi lekami i potencjalne działania niepożądane przy długotrwałym stosowaniu. Do tej grupy należą między innymi omeprazol czy pantoprazol.
Uzupełnieniem arsenału środków przeciw zgadze są leki z kategorii antagonistów receptora H2 (histaminowego typu drugiego), które również redukują wydzielanie kwasu żołądkowego, ale poprzez inny mechanizm niż inhibitory pompy protonowej. Ich przewagą nad lekami zobojętniającymi jest dłuższy czas działania, a w porównaniu do IPP – mniejsze ryzyko działań niepożądanych przy długotrwałym stosowaniu. Do reprezentantów tej grupy należą ranitydyna czy famotydyna.
Preparaty na zgagę występują w różnorodnych formach farmaceutycznych: tabletki do połykania, tabletki do ssania i rozgryzania, syropy, zawiesiny w jednodawkowych saszetkach czy kapsułki dojelitowe. Wybór odpowiedniej postaci leku powinien uwzględniać indywidualne preferencje pacjenta, nasilenie dolegliwości oraz ewentualne przeciwwskazania.
Należy z całą stanowczością podkreślić, że nawet leki dostępne bez recepty nie powinny być stosowane przewlekle bez konsultacji lekarskiej. Długotrwałe maskowanie objawów zgagi bez diagnostyki i leczenia przyczynowego może prowadzić do opóźnienia rozpoznania poważniejszych schorzeń oraz rozwoju powikłań refluksu żołądkowo-przełykowego.
Równie istotne jak wprowadzanie korzystnych nawyków żywieniowych i produktów łagodzących zgagę jest konsekwentne eliminowanie czynników nasilających objawy refluksu. Świadomość tego, jakich elementów diety i stylu życia należy unikać, może w znaczącym stopniu przyczynić się do poprawy samopoczucia i redukcji dolegliwości u osób cierpiących na zgagę.
W kontekście odżywiania, osoby doświadczające zgagi powinny kategorycznie ograniczyć spożycie potraw tłustych, smażonych i wędzonych, które nie tylko spowolniają opróżnianie żołądka, ale również mogą bezpośrednio wpływać na funkcję dolnego zwieracza przełyku, powodując jego rozluźnienie. Należy również wyeliminować z diety warzywa o wysokiej zawartości włókna surowego i substancji drażniących, takie jak: cebula, czosnek, por, kapusta, brukselka, pomidory (zwłaszcza w formie koncentratu i sosów), szparagi, karczochy i grzyby. Problematyczne mogą być również warzywa konserwowane metodą marynowania oraz ziemniaki przygotowywane w formie frytek czy chipsów, ze względu na wysoką zawartość tłuszczu i soli.
Spośród owoców szczególnie nasilające refluks są cytrusy: pomarańcze, grejpfruty, cytryny, a także kiwi i ananas, charakteryzujące się wysoką kwasowością. Wskazane jest również ograniczenie spożycia nasion, orzechów i pestek, które mogą być trudne do strawienia i powodować zwiększoną produkcję kwasu żołądkowego. Tłusty nabiał, reprezentowany przez sery żółte, topione i pleśniowe, często intensyfikuje objawy zgagi poprzez spowolnienie opróżniania żołądka i stymulację wydzielania kwasu.
W kategorii napojów największymi prowokatorami dolegliwości refluksowych są:
- kawa naturalna (szczególnie mocna i spożywana na czczo),
- mocna herbata (zwłaszcza czarna),
- napoje alkoholowe (z uwzględnieniem czerwonego wina i wysokoprocentowych trunków destylowanych),
- napoje gazowane (w szczególności te zawierające kwas fosforowy, jak cola),
- napoje energetyzujące (ze względu na zawartość kofeiny i tauryny),
- kakao,
- nierozcieńczone soki warzywne i owocowe o wysokiej kwasowości.
Osoby zmagające się z refluksem powinny również wyeliminować z diety ostre przyprawy (pieprz, chili, curry), a także gotowe mieszanki przyprawowe zawierające glutaminian sodu i ekstrakty drożdżowe. Problematyczne mogą być również dodatki smakowe takie jak: musztarda, ketchup, ocet, proszek do pieczenia. Zaleca się rezygnację z mocnych wywarów z kości, mięsa czy grzybów, stanowiących bazę wielu zup i sosów, a także potraw pikantnych, kwaśnych i wysokosłonych.
Poza kwestiami stricte dietetycznymi, istnieją również zachowania i elementy stylu życia, które mogą potęgować objawy zgagi. Rekomenduje się unikanie spożywania posiłków w okresie 2-3 godzin przed położeniem się spać, co zapewnia żołądkowi wystarczający czas na opróżnienie i minimalizuje ryzyko cofania się treści pokarmowej w pozycji leżącej. Problematyczne może być również noszenie zbyt obcisłej odzieży, szczególnie tej uciskającej okolicę brzucha i dolnej części klatki piersiowej, co mechanicznie zwiększa ciśnienie wewnątrz jamy brzusznej.
Osoby palące wyroby tytoniowe powinny zdecydowanie rozważyć rozstanie z nałogiem, ponieważ nikotyna nie tylko osłabia funkcję dolnego zwieracza przełyku, ale również stymuluje sekrecję kwasu żołądkowego i spowalnia gojenie się ewentualnych nadżerek w przełyku. Analogiczne działanie wykazuje nadmierne spożycie alkoholu, który dodatkowo bezpośrednio drażni błonę śluzową przewodu pokarmowego.
Na szczególną uwagę zasługuje pozycja podczas snu – ułożenie ciała na lewym boku lub z uniesionym wezgłowiem łóżka (optymalnie o 15-20 centymetrów) może istotnie zredukować częstotliwość nocnych epizodów refluksu poprzez wykorzystanie sił grawitacji zapobiegających cofaniu się treści żołądkowej. Z kolei spanie na prawym boku lub w pozycji płaskiej często intensyfikuje dolegliwości i zakłóca regeneracyjną funkcję snu.
Zgaga, pomimo swojej powszechności, stanowi dolegliwość mogącą w znaczącym stopniu obniżać jakość życia i codzienne funkcjonowanie osób nią dotkniętych. Jej występowanie wiąże się z fizjologicznym zjawiskiem cofania się kwaśnej treści żołądkowej do przełyku, skutkującym charakterystycznym uczuciem pieczenia i dyskomfortu za mostkiem, często promieniującym ku górze, do gardła.
Etiologia zgagi ma charakter wieloczynnikowy i obejmuje szeroki zakres czynników predysponujących: od nieprawidłowych nawyków żywieniowych, przez otyłość, ciążę, po stosowanie niektórych grup leków i współistniejące schorzenia systemowe. Symptomatologia tej dolegliwości wykracza poza typowe pieczenie zamostkowe i może obejmować również ból, uczucie cofania pokarmu, kwaśny posmak w ustach, a w przypadkach manifestacji atypowej – przewlekły kaszel, chrypkę czy nawet objawy przypominające astmę oskrzelową.
W łagodzeniu dolegliwości związanych ze zgagą kluczową rolę odgrywa odpowiednio skomponowana dieta, bogata w produkty lekkostrawne i niskotłuszczowe, a uboga w te, które mogą stymulować wydzielanie kwasu żołądkowego i osłabiać funkcję dolnego zwieracza przełyku. Domowe, naturalne sposoby, takie jak stosowanie imbiru, migdałów, siemienia lnianego czy wyselekcjonowanych ziół, mogą stanowić wartościowe uzupełnienie terapii i przynosić ulgę w przypadkach o łagodnym nasileniu. W sytuacjach bardziej zaawansowanych objawów pomocne okazują się dostępne bez recepty preparaty farmaceutyczne o zróżnicowanych mechanizmach działania: od leków zobojętniających kwas żołądkowy, przez środki tworzące barierę ochronną na śluzówce, po inhibitory wydzielania kwasu.
Należy jednak z całą stanowczością podkreślić, że przewlekła, uporczywa zgaga, nieustępująca pomimo modyfikacji stylu życia i stosowania leków dostępnych bez recepty, bezwzględnie wymaga konsultacji lekarskiej. Długotrwałe narażenie błony śluzowej przełyku na działanie kwasu żołądkowego może prowadzić do poważnych powikłań, takich jak przewlekłe zapalenie przełyku, nadżerki, owrzodzenia, zwężenia, a w skrajnych przypadkach – do rozwoju zmian przednowotworowych. Implementacja odpowiednich modyfikacji w stylu życia, konsekwentne unikanie zidentyfikowanych czynników nasilających objawy oraz właściwe, prowadzone pod nadzorem medycznym leczenie, pozwalają w przeważającej większości przypadków skutecznie kontrolować zgagę i powrócić do satysfakcjonującej jakości życia bez uciążliwych dolegliwości.